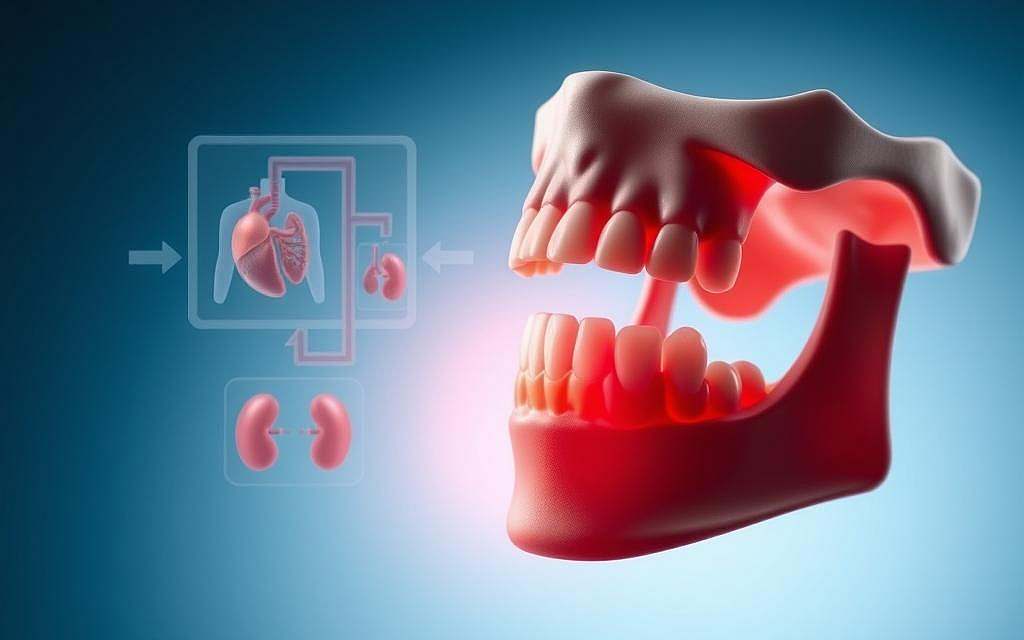
Die stille Gefahr im Mund: Wie Karies und Parodontitis Herz, Gehirn und Immunsystem bedrohen!
Karies & Co.: Die unsichtbare Verbindung zwischen schlechten Zähnen und systemischen Krankheiten
Der Mund fungiert als zentrales Tor zum Körper und spielt eine kritische Rolle für die Gesundheit insgesamt. Eine intakte Mundflora ist unerlässlich, um das Immunsystem zu stärken und die Entstehung von Krankheiten zu verhindern.
Wie das Buch “Zahnmedizinische Prophylaxe” unterstreicht, beeinflusst das orale Mikrobiom maßgeblich die Gesundheit. Karies und Parodontitis manifestieren sich nicht nur lokal, sondern können auch das Risiko für systemische Krankheiten signifikant erhöhen.
Die Pflege der Mundgesundheit ist daher nicht nur für die Zähne von Bedeutung, sondern trägt maßgeblich zur allgemeinen Gesundheit bei.
Wichtige Erkenntnisse
- Die Mundflora spielt eine entscheidende Rolle für die allgemeine Gesundheit.
- Karies und Parodontitis können das Risiko für systemische Krankheiten erhöhen.
- Eine gute Mundhygiene ist essentiell, um das Immunsystem zu unterstützen.
- Das orale Mikrobiom hat einen erheblichen Einfluss auf die Gesundheit.
- Eine gesunde Mundflora kann Krankheiten vorbeugen.
Der Mund als Tor zur Gesundheit
Der Mund fungiert nicht nur als primärer Eintrittspunkt für den Körper, sondern repräsentiert auch ein komplexes Ökosystem, welches maßgeblich unsere Gesundheit beeinflusst. In der Mundhöhle finden sich zahlreiche Mikroorganismen, die zusammen das orale Mikrobiom formen.
Das orale Mikrobiom: Ein komplexes Ökosystem
Das orale Mikrobiom, ein sensibles System aus Bakterien, Viren und Pilzen, spielt eine zentrale Rolle für die Aufrechterhaltung der oralen Gesundheit. Es fungiert als Barriere gegen pathogene Keime und unterstützt die Immunabwehr.
Die Balance der Mundflora: Freund oder Feind?
Eine gesunde Balance der Mundflora ist für die orale Gesundheit von zentraler Bedeutung. Eine Störung dieser Balance kann zu Erkrankungen wie Karies und Parodontitis führen. Eine ausgewogene Ernährung, adäquate Mundhygiene und regelmäßige zahnärztliche Untersuchungen sind unerlässlich, um die Balance des oralen Mikrobioms zu bewahren.
Zu den Schlüsselkomponenten, die die Mundflorabalance beeinflussen, zählen:
- Zuckerkonsum und Ernährung
- Mundhygienegewohnheiten
- Rauchen und andere Umweltfaktoren
- Genetische Veranlagung
Durch das Verständnis und die Anpassung dieser Faktoren können wir die Gesundheit unseres oralen Mikrobioms fördern und das Risiko für orale Krankheiten signifikant reduzieren.
Video Empfehlung:
Karies: Mehr als nur ein Loch im Zahn
Karies, eine der häufigsten Zahnerkrankungen, beginnt mit einer Demineralisation des Zahnschmelzes. Dieser Prozess, der zu einem Loch im Zahn führen kann, ist komplex und vielschichtig.
Der Entstehungsprozess von Karies
Der Prozess beginnt mit der Bildung von Plaque auf den Zähnen, einer dünnen Schicht aus Bakterien, Speiseresten und Speichel. Streptococcus mutans, ein bestimmtes Bakterium, spielt hierbei eine entscheidende Rolle, da es Zucker in Säure umwandelt, die den Zahnschmelz angreift.
Streptococcus mutans und andere Übeltäter
Streptococcus mutans ist nicht das einzige Bakterium, das an der Entstehung von Karies beteiligt ist, aber es ist eines der wichtigsten. Andere Bakterienarten tragen ebenfalls zur Bildung von Säuren bei, die den Zahnschmelz beschädigen.
Von der Demineralisation zum Loch: Die Stadien der Karies
Die Entwicklung von Karies erfolgt in mehreren Stadien:
| Stadium | Beschreibung |
|---|---|
| 1. Demineralisation | Beginnende Auflösung des Zahnschmelzes durch Säureangriff |
| 2. Schmelzkaries | Fortschreitende Demineralisation, erste sichtbare Veränderungen |
| 3. Dentinbeteiligung | Karies dringt in das Dentin ein, fortschreitende Zerstörung |
| 4. Pulpa-Beteiligung | Karies erreicht die Zahnpulpa, kann zu Schmerzen und Infektionen führen |
Das Verständnis dieser Stadien ist entscheidend für die Prävention und Behandlung von Karies. Eine gute Mundhygiene und regelmäßige zahnärztliche Kontrollen können helfen, Karies frühzeitig zu erkennen und zu behandeln.
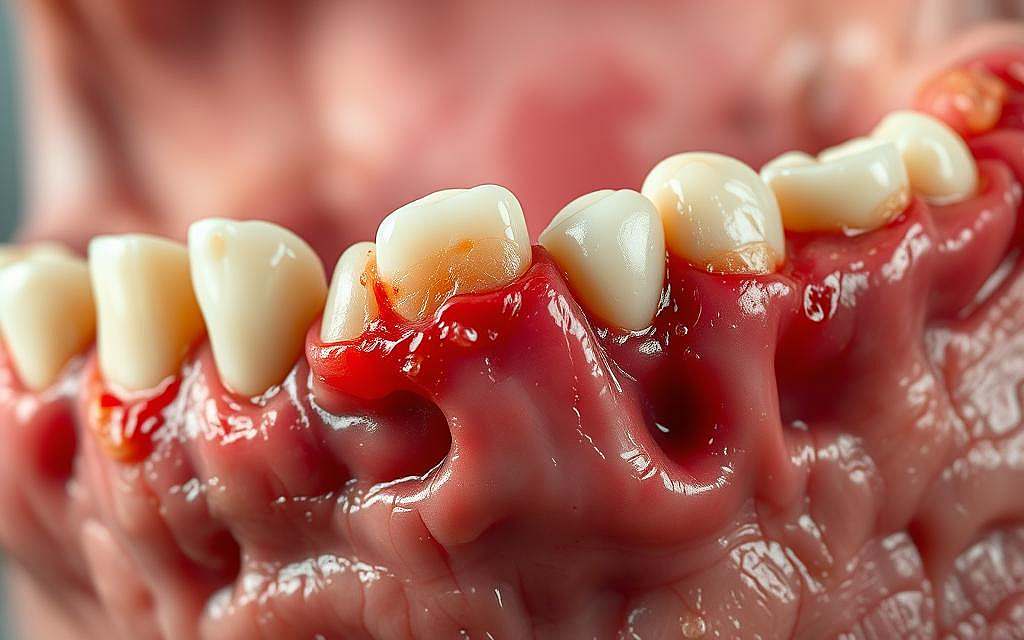
Parodontitis: Die unterschätzte Volkskrankheit
Parodontitis, eine der häufigsten Erkrankungen des Zahnfleisches, bleibt oft unbemerkt, bis sie schwerwiegende Folgen hat. Sie betrifft das Parodontium, also den Zahnbett und das umliegende Gewebe, und kann zu Zahnverlust führen, wenn sie nicht behandelt wird.
Verbreitung und Risikofaktoren
Parodontitis ist eine weit verbreitete Erkrankung. In Deutschland leiden Millionen von Menschen darunter, oft ohne es zu wissen. Risikofaktoren umfassen schlechte Mundhygiene, Rauchen und genetische Veranlagung.
| Risikofaktor | Beschreibung | Auswirkung |
|---|---|---|
| Schlechte Mundhygiene | Mangelhafte Zahnpflege | Erhöhtes Risiko für Parodontitis |
| Rauchen | Tabakkonsum | Verschlechterung der Parodontitis |
| Genetische Veranlagung | Familiäre Vorbelastung | Erhöhtes Risiko |
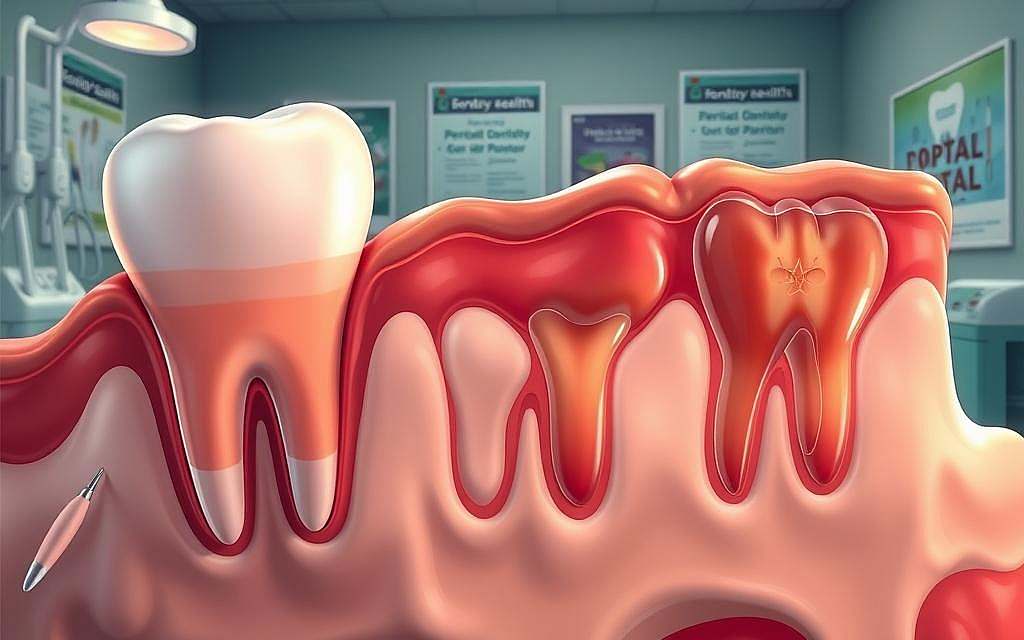
Die vier Stadien der Parodontitis
Parodontitis entwickelt sich in vier Stadien: Gingivitis, leichte Parodontitis, moderate Parodontitis und schwere Parodontitis. Jedes Stadium ist durch zunehmende Zerstörung des Zahnhalteapparats gekennzeichnet.
Porphyromonas gingivalis: Der gefährlichste Keim
Porphyromonas gingivalis ist ein Bakterium, das eine Schlüsselrolle bei der Entstehung von Parodontitis spielt. Es ist besonders aggressiv und kann das Immunsystem unterwandern.
Die Bekämpfung von Parodontitis erfordert eine umfassende Mundhygiene und regelmäßige zahnärztliche Kontrollen. Durch Früherkennung und Behandlung können schwerwiegende Folgen vermieden werden.
Von der Gingivitis zur Parodontitis: Ein schleichender Prozess
Ohne angemessene Behandlung kann Gingivitis leicht in Parodontitis übergehen. Gingivitis ist eine reversible Entzündung des Zahnfleisches, die durch Plaque und Bakterien verursacht wird.
Erste Anzeichen: Zahnfleischbluten ernst nehmen
Das erste Anzeichen einer Gingivitis ist oft das Zahnfleischbluten beim Zähneputzen oder bei der Aufnahme harter Nahrung. Dieses Symptom sollte ernst genommen werden, da es auf eine beginnende Entzündung hinweist.
Der Entzündungsprozess im Detail
Die Entzündung beginnt mit der Bildung von Plaque auf den Zähnen, was zu einer Reizung des Zahnfleisches führt. Wenn dies nicht behandelt wird, kann sich die Entzündung vertiefen und das Gewebe und der Knochen, der den Zahn stützt, werden geschädigt.
Warum die Früherkennung entscheidend ist
Eine frühzeitige Diagnose und Behandlung können den Übergang von Gingivitis zu Parodontitis verhindern. Regelmäßige zahnärztliche Kontrollen sind entscheidend, um die Erkrankung in einem frühen Stadium zu erkennen und zu behandeln.
Durch die Kenntnis der Risiken und Symptome können Patienten aktiv zur Erhaltung ihrer Mundgesundheit beitragen und schwerwiegendere Folgen vermeiden.
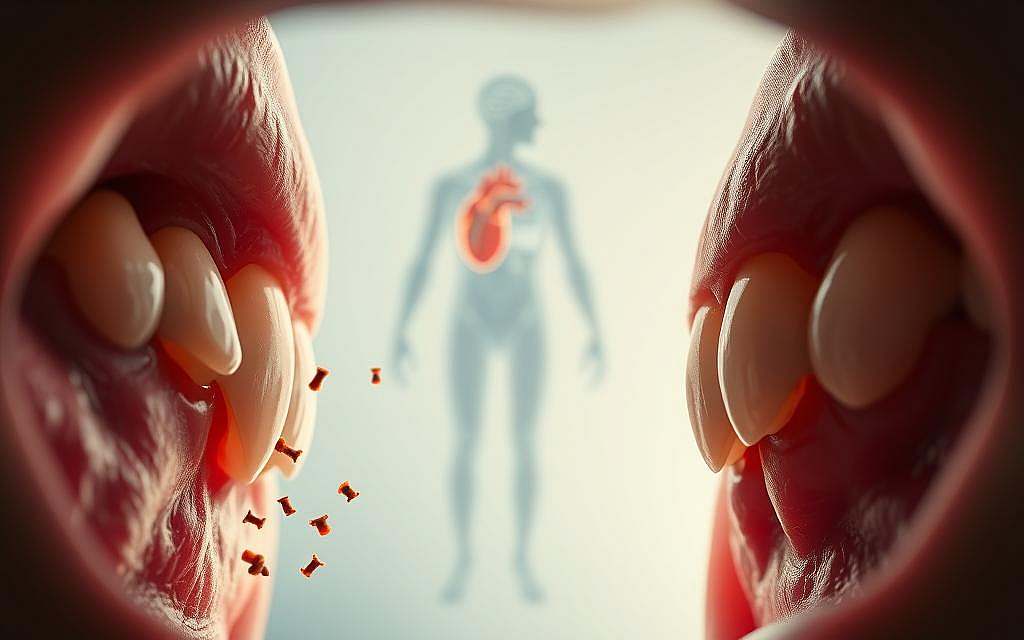
Die stille Gefahr: Bakterien auf Wanderschaft
Bakterien aus dem Mund können in die Blutbahn gelangen und systemische Entzündungen auslösen. Dieser Prozess ist besonders gefährlich, da er oft unbemerkt bleibt und schwerwiegende gesundheitliche Konsequenzen haben kann.
Bakteriämie: Wenn Mundbakterien in die Blutbahn gelangen
Wenn Mundbakterien in die Blutbahn gelangen, spricht man von einer Bakteriämie. Dies kann durch einfache Handlungen wie Zähneputzen oder sogar durch Kauen geschehen, insbesondere wenn die Mundhygiene nicht optimal ist. Die Bakterien können dann über die Blutbahn in verschiedene Teile des Körpers gelangen und dort Schaden anrichten.
Die gestörte Barrierefunktion des Zahnfleisches
Eine gesunde Zahnfleischbarriere ist entscheidend, um das Eindringen von Bakterien in die Blutbahn zu verhindern. Bei Parodontitis ist diese Barriere gestört, was das Risiko einer Bakteriämie erhöht. Eine regelmäßige Kontrolle und Pflege des Zahnfleisches sind daher unerlässlich.
Systemische Entzündungsreaktionen durch orale Infektionen
Orale Infektionen können zu systemischen Entzündungsreaktionen führen, die den gesamten Körper betreffen. Diese Reaktionen können das Risiko für verschiedene chronische Krankheiten erhöhen, einschließlich Herz-Kreislauf-Erkrankungen und Diabetes. Eine gute Mundgesundheit ist daher ein wichtiger Bestandteil der allgemeinen Gesundheitsvorsorge.
Durch die Aufrechterhaltung einer optimalen Mundhygiene und regelmäßige zahnärztliche Kontrollen kann das Risiko einer Bakteriämie und damit verbundener systemischer Entzündungen minimiert werden. Es ist wichtig, die stille Gefahr, die von Mundbakterien ausgeht, ernst zu nehmen und entsprechend zu handeln.
Mundgesundheit und systemische Krankheiten: Die wissenschaftliche Evidenz
Die wissenschaftliche Evidenz zur Beziehung zwischen Mundgesundheit und systemischen Krankheiten wächst kontinuierlich. Vielfältige Studien haben aufgezeigt, dass schlechte Mundgesundheit mit einer Vielzahl systemischer Erkrankungen assoziiert ist.
Aktuelle Forschungsergebnisse im Überblick
Neueste Forschungsergebnisse bestätigen den Zusammenhang zwischen oraler Gesundheit und systemischen Krankheiten. Eine Studie hat festgestellt, dass Patienten mit Parodontitis ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen aufweisen.
Entzündungsmarker als Bindeglied
Entzündungsmarker spielen eine zentrale Rolle bei der Verbindung zwischen Mundgesundheit und systemischen Krankheiten. Bei Patienten mit Parodontitis wurden im Blut erhöhte Entzündungsmarker nachgewiesen, was auf eine systemische Entzündung hinweist.
| Entzündungsmarker | Bedeutung | Werte bei Parodontitis |
|---|---|---|
| CRP (C-reaktives Protein) | Allgemeiner Entzündungsmarker | Erhöht |
| IL-6 (Interleukin-6) | Zytokin, das Entzündungen fördert | Erhöht |
| TNF-α (Tumornekrosefaktor-alpha) | Zytokin, das Entzündungen reguliert | Erhöht |
Genetische Faktoren und individuelle Risiken
Genetische Faktoren beeinflussen ebenfalls die Verbindung zwischen Mundgesundheit und systemischen Krankheiten. Bestimmte genetische Veranlagungen können das Risiko für Parodontitis und andere systemische Erkrankungen erhöhen.
Das Verständnis dieser Zusammenhänge ist entscheidend für die Entwicklung effektiver Präventions- und Behandlungsstrategien.
Das Herz-Risiko: Parodontitis als Gefahr für Infarkt und Schlaganfall
Parodontitis stellt nicht nur eine Zahnfleischentzündung dar, sondern birgt auch ernsthafte Risiken für das Herz-Kreislauf-System. Die Forschung konzentriert sich intensiv auf die Verbindung zwischen oralen Infektionen und kardiovaskulären Erkrankungen.
Der wissenschaftliche Zusammenhang zwischen Parodontitis und Herzinfarkt
Es wurde festgestellt, dass Patienten mit Parodontitis ein erhöhtes Risiko für Herzinfarkte aufweisen. Die Entzündung des Zahnfleisches führt zur Freisetzung von Entzündungsmarkern, die das Herz-Kreislauf-System beeinflussen.
| Risikofaktor | Beschreibung | Auswirkung auf das Herz |
|---|---|---|
| Parodontitis | Chronische Entzündung des Zahnfleisches | Erhöhtes Risiko für Herzinfarkt |
| Mundbakterien | Bakterien, die in die Blutbahn gelangen | Gefäßentzündungen und Arteriosklerose |
Gefäßentzündungen und Arteriosklerose durch Mundbakterien
Mundbakterien können in die Blutbahn gelangen und Gefäßentzündungen verursachen. Dies fördert die Bildung von Plaques in den Arterien, was zu Arteriosklerose führen kann.
Endokarditis: Wenn Mundbakterien die Herzklappen befallen
In seltenen Fällen können Mundbakterien die Herzklappen befallen und eine Endokarditis verursachen. Dies ist eine lebensbedrohliche Infektion, die eine sofortige medizinische Behandlung erfordert.
Die Verbindung zwischen Parodontitis und Herz-Kreislauf-Erkrankungen unterstreicht die Bedeutung einer guten Mundhygiene und regelmäßiger zahnärztlicher Kontrollen, um das Risiko für Herzinfarkt und Schlaganfall zu minimieren.
Diabetes und Parodontitis: Ein gefährlicher Teufelskreis
Die Forschung hat gezeigt, dass es eine bidirektionale Beziehung zwischen Diabetes und Parodontitis gibt, die schwerwiegende Auswirkungen auf die Gesundheit haben kann. Menschen mit Diabetes haben ein erhöhtes Risiko für Parodontitis, da ihre Fähigkeit, Infektionen zu bekämpfen, beeinträchtigt ist.
Die wechselseitige Beziehung
Die wechselseitige Beziehung zwischen Diabetes und Parodontitis bedeutet, dass beide Krankheiten einander verstärken können. Eine schlechte Blutzuckerkontrolle bei Diabetikern kann die Entzündung des Zahnfleisches fördern und somit das Risiko für Parodontitis erhöhen.
Insulinresistenz und Entzündungsprozesse spielen eine Schlüsselrolle in dieser Beziehung. Insulinresistenz, die oft bei Typ-2-Diabetes auftritt, kann zu erhöhten Blutzuckerspiegeln führen, was wiederum die Entzündung im Körper verstärkt.
Insulinresistenz und Entzündungsprozesse
Die Insulinresistenz ist ein Zustand, bei dem die Körperzellen nicht mehr richtig auf Insulin reagieren, was zu erhöhten Blutzuckerspiegeln führt. Dies kann zu einer chronischen Entzündung im Körper führen, die das Risiko für verschiedene Krankheiten, einschließlich Parodontitis, erhöht.
| Krankheit | Auswirkung auf Diabetes | Auswirkung auf Parodontitis |
|---|---|---|
| Diabetes | – | Erhöhtes Risiko für Parodontitis |
| Parodontitis | Verschlechterung der Blutzuckerkontrolle | – |
Bessere Blutzuckerwerte durch Parodontitistherapie
Eine Studie hat gezeigt, dass die Behandlung von Parodontitis bei Diabetikern zu einer Verbesserung der Blutzuckerkontrolle führen kann. Durch die Reduzierung der Entzündung im Mund kann auch die Insulinresistenz verringert werden, was zu besseren Blutzuckerwerten führt.
Daher ist es wichtig, dass Menschen mit Diabetes regelmäßig ihren Zahnarzt aufsuchen und eine gute Mundhygiene betreiben, um das Risiko für Parodontitis zu minimieren.
Der Einfluss auf das Gehirn: Mundgesundheit und Demenz-Prävention
Parodontitis, eine häufige Erkrankung des Zahnfleisches, steht zunehmend im Verdacht, das Risiko für Alzheimer und Demenz zu erhöhen. Die Verbindung zwischen oraler Gesundheit und kognitivem Verfall ist komplex und wird durch verschiedene Faktoren beeinflusst.
Der Weg der Bakterien ins Gehirn
Studien haben gezeigt, dass Bakterien aus dem Mund in die Blutbahn gelangen und schließlich das Gehirn erreichen können. Dieser Prozess kann zu Entzündungen im Gehirn führen, die mit kognitivem Abbau in Verbindung gebracht werden.
Parodontitis als Risikofaktor für Alzheimer und Demenz
Die Forschung deutet darauf hin, dass Parodontitis ein signifikanter Risikofaktor für die Entwicklung von Alzheimer und Demenz ist. Die chronische Entzündung, die durch Parodontitis verursacht wird, kann die Blut-Hirn-Schranke durchbrechen und neuroinflammatorische Prozesse fördern.
Präventionsstrategien für die kognitive Gesundheit
Eine gute Mundhygiene und regelmäßige zahnärztliche Kontrollen sind entscheidend, um Parodontitis vorzubeugen. Zusätzlich können eine ausgewogene Ernährung und ein gesunder Lebensstil dazu beitragen, das Risiko für kognitiven Verfall zu minimieren.
Indem wir unsere Mundgesundheit verbessern, können wir möglicherweise auch unsere kognitive Gesundheit schützen. Es ist wichtig, dass sowohl Zahnärzte als auch Allgemeinmediziner auf die Bedeutung der Mundgesundheit für die Prävention von Demenz hinweisen.
Schwangerschaft und orale Gesundheit: Schutz für Mutter und Kind
Während der Schwangerschaft ist eine erhöhte Aufmerksamkeit für die Mundgesundheit unerlässlich, da hormonelle Veränderungen das Risiko für Gingivitis und Parodontitis signifikant steigern können. Eine adäquate Mundhygiene spielt während der gesamten Schwangerschaft eine zentrale Rolle, um sowohl für die Mutter als auch für das ungeborene Kind gesundheitliche Komplikationen zu verhindern.
Schwangerschaftsgingivitis: Ursachen und Folgen
Hormonelle Veränderungen während der Schwangerschaft führen oft zu einer erhöhten Empfindlichkeit des Zahnfleisches, was das Risiko für Gingivitis signifikant erhöht. Symptome wie Zahnfleischbluten und -schwellung erfordern eine sofortige Aufmerksamkeit.
Studien zeigen, dass etwa 50-70% der schwangeren Frauen an Schwangerschaftsgingivitis leiden. Dies unterstreicht die Bedeutung einer konsequenten Mundhygiene und regelmäßiger professioneller Zahnreinigungen während dieser Zeit.
Parodontitis als Risikofaktor für Frühgeburten
Parodontitis ist nicht nur ein lokales orales Gesundheitsproblem, sondern kann auch systemische Auswirkungen haben. Es gibt Hinweise darauf, dass Parodontitis das Risiko für Frühgeburten und niedriges Geburtsgewicht erhöhen kann.
| Risikofaktor | Beschreibung | Konsequenz |
|---|---|---|
| Parodontitis | Chronische Entzündung des Zahnhalteapparats | Erhöhtes Risiko für Frühgeburten |
| Gingivitis | Entzündung des Zahnfleisches | Kann zu Parodontitis fortschreiten |
Präventionsstrategien für werdende Mütter
Werdende Mütter sollten regelmäßig ihren Zahnarzt aufsuchen und auf eine exzellente Mundhygiene achten. Dazu zählen das regelmäßige Zähneputzen mit fluoridhaltiger Zahnpasta, die Verwendung von Zahnseide und gegebenenfalls die professionelle Zahnreinigung.
Eine gute Mundgesundheit ist der Schlüssel zu einer gesunden Schwangerschaft. Durch regelmäßige Vorsorge und gute Mundhygiene können Komplikationen vermieden werden.
Es ist von entscheidender Bedeutung, dass werdende Mütter ihren Zahnarzt über die Schwangerschaft informieren, damit dieser entsprechend reagieren und beraten kann.
Weitere Fernwirkungen: Rheuma, Nieren und Atemwegserkrankungen
Die Verbindung zwischen oraler Gesundheit und systemischen Erkrankungen ist ein zunehmend erforschtes Gebiet, das wichtige Erkenntnisse für die Prävention und Behandlung von Krankheiten liefert. Parodontitis, eine chronische Entzündung des Zahnfleisches, steht im Mittelpunkt dieser Forschung.
Rheumatoide Arthritis und Parodontitis
Studien haben eine Verbindung zwischen Parodontitis und Rheumatoider Arthritis (RA) festgestellt. Beide Erkrankungen teilen gemeinsame Risikofaktoren und pathologische Mechanismen, wie die chronische Entzündung. Eine Studie ergab, dass Patienten mit RA häufiger an Parodontitis leiden als gesunde Kontrollpersonen.
Auswirkungen auf die Nierengesundheit
Es gibt Hinweise darauf, dass Parodontitis mit einer Verschlechterung der Nierenfunktion assoziiert ist. Chronische Entzündungen, wie sie bei Parodontitis auftreten, können die Nieren schädigen und das Risiko für Nierenerkrankungen erhöhen.
Zusammenhang mit Atemwegserkrankungen
Parodontitis kann auch das Risiko für Atemwegserkrankungen wie chronisch obstruktive Lungenerkrankung (COPD) und Pneumonie erhöhen. Die Bakterien aus dem Mund können in die Lungen gelangen und Infektionen verursachen.
| Erkrankung | Zusammenhang mit Parodontitis | Potenzielle Mechanismen |
|---|---|---|
| Rheumatoide Arthritis | Erhöhtes Risiko für RA bei Patienten mit Parodontitis | Chronische Entzündung, gemeinsame Risikofaktoren |
| Nierenerkrankungen | Verschlechterung der Nierenfunktion | Chronische Entzündung, systemische Auswirkungen |
| Atemwegserkrankungen | Erhöhtes Risiko für COPD und Pneumonie | Aspiration von Mundbakterien, Infektionen |
Die Aufrechterhaltung einer guten oralen Gesundheit ist entscheidend, um das Risiko für diese systemischen Erkrankungen zu minimieren. Regelmäßige zahnärztliche Kontrollen und eine effektive Mundhygiene sind unerlässlich.
Die vier Säulen der Karies-Prävention
Eine effektive Kariesprävention setzt auf vier fundamentale Säulen. Diese umfassende Strategie integriert eine ausgewogene Ernährung, eine effiziente Mundhygiene, die Anwendung von Fluorid und regelmäßige zahnärztliche Vorsorgeuntersuchungen.
Ernährung: Der Einfluss von Zucker und Säuren
Die Ernährung ist ein Schlüsselmoment in der Kariesprävention. Der Konsum von Zucker und säurehaltigen Lebensmitteln kann den Zahnschmelz demineralisieren. Eine ausgewogene Ernährung, die reich an nährstoffreichen Lebensmitteln ist, fördert die Mundgesundheit.
Effektive Mundhygiene im Alltag
Eine effektive Mundhygiene ist unerlässlich, um Karies vorzubeugen. Dazu zählen das regelmäßige Zähneputzen mit fluoridhaltiger Zahnpasta, die Verwendung von Zahnseide und Interdentalbürsten sowie die Reinigung der Zunge.
Die Rolle von Fluorid in der Kariesprophylaxe
Fluorid soll eine zentrale Rolle in der Kariesprävention spielen. Es stärke den Zahnschmelz und mache ihn widerstandsfähiger gegen Säureangriffe – so die herrschende Meinung in der Zahnmedizin. Fluorid wird durch Zahnpasta, Mundspülungen und professionelle Fluoridbehandlungen aufgenommen. Zu Flourid gibt es aber auch viele kritische Stimmen – hierzu eine Artikelempfehlung:
Fluoride: Gesundheitsschädlich oder notwendig? Die Argumente der Kritiker
Regelmäßige zahnärztliche Vorsorge
Regelmäßige zahnärztliche Vorsorgeuntersuchungen sind entscheidend, um Karies frühzeitig zu erkennen und zu behandeln. Der Zahnarzt kann individuelle Empfehlungen für die Mundhygiene und Ernährung geben.
| Säule | Beschreibung |
|---|---|
| Ernährung | Ausgewogene Ernährung, Vermeidung von Zucker und Säuren |
| Mundhygiene | Regelmäßiges Zähneputzen, Zahnseide, Interdentalbürsten |
| Fluorid | Anwendung von Fluorid zur Stärkung des Zahnschmelzes |
| Zahnärztliche Vorsorge | Regelmäßige Kontrollen und individuelle Beratung |
Indem man diese vier Säulen beachtet, kann man effektiv Karies vorbeugen und die Mundgesundheit langfristig erhalten.
Die Macht der Ernährung: Zucker, Säure und die Rolle von Xylit
Unsere Ernährung beeinflusst maßgeblich die Gesundheit unseres Mundes. Eine ausgewogene Ernährung kann dazu beitragen, orale Erkrankungen zu verhindern und die Mundgesundheit zu fördern.
Zuckerkonsum und Kariesrisiko
Ein hoher Zuckerkonsum ist einer der Hauptgründe für die Entstehung von Karies. Sugarhaltige Lebensmittel und Getränke bieten Bakterien im Mund einen Nährboden, was zur Bildung von Säuren führt, die den Zahnschmelz angreifen.
Säurehaltige Lebensmittel und Zahnschmelzerosion
Säurehaltige Lebensmittel und Getränke können den Zahnschmelz erodieren. Regelmäßiger Konsum von säurehaltigen Produkten kann die Zähne langfristig schädigen.
Xylit und andere zahnfreundliche Alternativen
Xylit, ein Zuckerersatzstoff, kann helfen, Karies zu verhindern. Es hemmt das Wachstum von Bakterien, die Karies verursachen, und fördert die Speichelproduktion, die den Mundraum reinigt.
Nährstoffe für gesundes Zahnfleisch
Eine Ernährung reich an Vitaminen und Mineralien, insbesondere Vitamin C und Calcium, unterstützt die Gesundheit des Zahnfleisches und der Zähne. Eine ausgewogene Ernährung ist somit ein wichtiger Bestandteil der Mundhygiene.
Effektive Mundhygiene: Zahnseide, Interdentalbürsten und die richtige Technik
Die Pflege des Mundes erfordert mehr als das rein mechanische Zähneputzen. Sie beinhaltet auch die Reinigung der Zwischenräume und die Zunge. Eine umfassende Mundhygiene ist unerlässlich für die Gesundheit unserer Zähne und des gesamten Körpers.
Die richtige Zahnputztechnik
Eine effektive Zahnputztechnik bildet die Grundlage für eine optimale Mundhygiene. Es ist essentiell, dass alle Zahnflächen gründlich gereinigt werden. Die Verwendung einer Zahnbürste mit weichen Borsten und einer fluoridhaltigen Zahnpasta wird empfohlen.
Interdentalpflege: Zahnseide und Interdentalbürsten
Die Pflege der interdentalen Räume spielt eine ebenso entscheidende Rolle wie das Zähneputzen. Zahnseide und Interdentalbürsten sind effektive Werkzeuge, um Speisereste und Plaque aus den engen Zwischenräumen zu entfernen.
Zungenreinigung gegen Bakterien und Mundgeruch
Die Zungenreinigung ist ein oft vernachlässigtes, aber wesentliches Element der Mundhygiene. Durch die Entfernung von Bakterien und Belägen auf der Zunge kann Mundgeruch wirksam bekämpft werden.
Hilfsmittel für besondere Bedürfnisse
Für Personen mit speziellen Bedürfnissen, wie Trägern von Zahnspangen oder solchen mit eingeschränkter manueller Geschicklichkeit, gibt es spezielle Hilfsmittel. Diese erleichtern die Mundhygiene. Dazu gehören elektrische Zahnbürsten und spezielle Interdentalreiniger.
Indem man diese Aspekte der Mundhygiene berücksichtigt, kann man die Gesundheit seiner Zähne und seines Zahnfleisches langfristig erhalten. Eine regelmäßige und gründliche Mundhygiene ist somit ein wesentlicher Bestandteil eines gesunden Lebensstils.
Professionelle Zahnreinigung (PZR): Der unverzichtbare Baustein der Prophylaxe
Die professionelle Zahnreinigung stellt einen unverzichtbaren Bestandteil der Mundgesundheitspflege dar. Sie ergänzt die tägliche Mundhygiene maßgeblich und gewährleistet eine gründliche Reinigung von Zähnen und Zahnfleisch.
Ablauf einer professionellen Zahnreinigung
Bei der PZR reinigt der Zahnarzt oder ein zahnärztliches Fachpersonal die Zähne umfassend. Dabei werden Zahnstein und Plaque entfernt. Der Prozess beinhaltet auch die Reinigung unterhalb des Zahnfleischrandes, wo sich Bakterien häufig ansammeln.
Optimale Häufigkeit je nach individuellem Risiko
Die Häufigkeit einer PZR hängt vom individuellen Risiko des Patienten ab. Personen mit einem hohen Risiko für Zahnerkrankungen sollten eine PZR häufiger durchführen lassen.
Der Unterschied zur Zahnsteinentfernung
Die PZR wird oft mit der Zahnsteinentfernung verwechselt, obwohl es einen wesentlichen Unterschied gibt. Während die Zahnsteinentfernung sich hauptsächlich auf die Entfernung von Zahnstein konzentriert, umfasst die PZR eine umfassendere Reinigung. Sie beinhaltet auch die Politur der Zähne, um die Oberfläche zu glätten und das Anhaften von Bakterien zu erschweren.
Durch regelmäßige Durchführung einer PZR kann die Mundgesundheit nachhaltig verbessert werden. Dies minimiert das Risiko für verschiedene Zahnerkrankungen.
Video Empfehlung:
Fazit: Investition in die Mundgesundheit ist Investition in die Gesamtgesundheit
Die Mundgesundheit repräsentiert einen kritischen Faktor für das allgemeine Wohlbefinden. Wie in den vorherigen Abschnitten dargelegt, manifestieren sich orale Gesundheitsprobleme wie Karies und Parodontitis als weitreichende Komplikationen, die systemische Krankheiten fördern können.
Die Pflege einer adäquaten Mundhygiene und die Durchführung regelmäßiger zahnärztlicher Untersuchungen bilden die Grundpfeiler der Prävention. Durch die Aufrechterhaltung einer gesunden Mundflora kann das Risiko für Herz-Kreislauf-Erkrankungen, Diabetes und andere systemische Erkrankungen signifikant reduziert werden.
Die Investition in die Mundgesundheit stellt somit eine Investition in das allgemeine Wohlbefinden dar. Es ist von zentraler Bedeutung, dass sowohl Zahnärzte als auch Patienten zusammenarbeiten, um die orale Gesundheit zu fördern und zu erhalten.
Durch frühzeitige Prävention und Behandlung oraler Gesundheitsprobleme kann die Lebensqualität erheblich verbessert und das Risiko für schwerwiegende Erkrankungen erheblich gesenkt werden.
FAQ
Was ist das orale Mikrobiom und wie wirkt es sich auf die Mundgesundheit aus?
Das orale Mikrobiom, ein komplexes Ökosystem, besteht aus Mikroorganismen wie Bakterien, Viren und Pilzen. Es ist entscheidend für die Mundgesundheit, indem es die Balance zwischen pathogenen und nicht-pathogenen Mikroorganismen aufrechterhält.
Wie entsteht Karies und welche Rolle spielt Streptococcus mutans dabei?
Karies entsteht durch die Demineralisation des Zahnschmelzes, verursacht durch die Produktion von Säure durch Bakterien wie Streptococcus mutans. Diese Bakterien ernähren sich von Zucker und produzieren Säure, die den Zahnschmelz angreift.
Was ist Parodontitis und wie kann sie behandelt werden?
Parodontitis ist eine Entzündung des Zahnhalteapparats, verursacht durch Bakterien wie Porphyromonas gingivalis. Sie kann durch eine professionelle Zahnreinigung, Scaling und Root Planing sowie durch eine gute Mundhygiene behandelt werden.
Wie kann Gingivitis zu Parodontitis fortschreiten?
Gingivitis ist eine Entzündung des Zahnfleisches, verursacht durch Bakterien. Wenn sie nicht behandelt wird, kann sie zu Parodontitis fortschreiten, indem die Entzündung auf den Zahnhalteapparat übergreift.
Wie können orale Bakterien in die Blutbahn gelangen und systemische Entzündungen verursachen?
Orale Bakterien können durch die gestörte Barrierefunktion des Zahnfleisches in die Blutbahn gelangen und systemische Entzündungen verursachen. Dies kann zu verschiedenen Erkrankungen wie Herz-Kreislauf-Erkrankungen und Diabetes mellitus beitragen.
Gibt es einen Zusammenhang zwischen Mundgesundheit und Herz-Kreislauf-Erkrankungen?
Ja, es gibt einen wissenschaftlichen Zusammenhang zwischen Mundgesundheit und Herz-Kreislauf-Erkrankungen. Parodontitis kann das Risiko für Herzinfarkt und Schlaganfall erhöhen, indem sie die Gefäße entzündet und die Arteriosklerose fördert.
Wie hängen Diabetes und Parodontitis zusammen?
Diabetes und Parodontitis haben eine bidirektionale Beziehung. Diabetes kann das Risiko für Parodontitis erhöhen, und Parodontitis kann die Blutzuckerkontrolle bei Diabetespatienten erschweren.
Kann Mundgesundheit das Risiko für Demenz und Alzheimer beeinflussen?
Ja, es gibt Hinweise darauf, dass Parodontitis das Risiko für Demenz und Alzheimer erhöhen kann, indem sie die Entzündung im Körper fördert und die kognitiven Funktionen beeinträchtigt.
Warum ist Mundgesundheit während der Schwangerschaft wichtig?
Mundgesundheit ist während der Schwangerschaft wichtig, da Gingivitis und Parodontitis das Risiko für Frühgeburten und andere Schwangerschaftskomplikationen erhöhen können.
Wie kann ich meine Mundgesundheit aufrechterhalten?
Eine gute Mundhygiene, regelmäßige zahnärztliche Kontrollen und eine ausgewogene Ernährung können dazu beitragen, die Mundgesundheit aufrechtzuerhalten. Darüber hinaus können Maßnahmen wie die Verwendung von Xylit und Fluorid die Kariesprophylaxe unterstützen.
Was ist die Rolle von Xylit bei der Kariesprophylaxe?
Xylit ist ein Zuckerersatzstoff, der die Produktion von Säure durch Bakterien hemmt und somit die Kariesprophylaxe unterstützt.
Wie oft sollte ich meine Zähne professionell reinigen lassen?
Die Häufigkeit der professionellen Zahnreinigung hängt vom individuellen Risiko ab. In der Regel wird eine PZR alle sechs Monate empfohlen, bei erhöhtem Risiko kann eine häufigere Reinigung notwendig sein.